大多数人认为随着年龄增加,骨量丢失和骨质疏松是自然现象,不是疾病,也无需防治,重视程度严重不足。40 人群最好在体检时检测一下骨密度,看看你的骨头有没有变“脆”。骨质疏松症是以骨强度下降、骨折风险增加
正文摘要:
大多数人认为随着年龄增加,骨量丢失和骨质疏松是自然现象,不是疾病,也无需防治,重视程度严重不足。40 人群最好在体检时检测一下骨密度,看看你的骨头有没有变“脆”。骨质疏松症是以骨强度下降、骨折风险增加为特征的骨骼系统疾病。脊柱骨折4年内的死亡率则达半数。调查结果显示,40-49岁人群中有32.9%存在低骨量现象。而50岁以上人群低骨量率则达到46.4%,接近人均的半数。夏维波主任建议40岁以上人群可以在常规体检中增加骨密度检测,通过早期的筛查防患于未然。除了一般性的预防,高危人群特别是老人则需要重点预防骨质疏松可能引发的脆性骨折。40岁后要注重骨密度检测筛查究竟是怎么一回事,跟随小编一起看看吧。
骨质疏松更“偏爱”女性!教你自测骨质疏松风险,只需1分钟
驼背、脊柱变形、身高变矮以及骨折,甚至危及生命……骨质疏松正在严重危害人们的身体健康。据有关数据显示,目前我国妇女因骨质疏松性骨折致死的死亡率已高于乳腺癌、心肌梗死、脑卒中死亡率的总和,骨质疏松症正成为危害女性健康的“影子杀手”。但是,大部分民众对于骨质疏松的危害却认识不足,大大延误了治疗时机。
3月8日,中山三院风湿免疫科特地举办了“关爱骨松,守护明天”的骨质疏松防治义诊及科普知识讲座,中山三院风湿免疫科副主任医师廖泽涛副教授特别指出,相对男性来说,女性更容易出现骨质疏松。然而,骨质疏松基础预防并不是无计可施,通过调整生活方式以及骨健康基本补充剂可以起到一定的预防作用。

80%人们存在不同程度的骨量下降
在义诊活动现场,该院风湿免疫学专家为众多患者进行骨密度超声筛查以及骨质疏松症的防治答疑。据骨密度筛查数据显示,现场将近80%的人们存在不同程度的骨量下降。
“如今,骨质疏松的发生率越来越高,除了遗传、年龄等不可抗因素之外,这一发展趋势还和环境、饮食习惯以及生活结构改变等密切相关。”廖泽涛副教授谈及,在当代城市生活中,人们的静态生活居多,运动减少,长期在室内接触不到阳光,直接影响维生素D的合成,减少钙的吸收。而饮食方面,随着生活水平的普遍提高,吃得更好了,然而大鱼大肉对补钙却没有什么实际的帮助;加上工业化食品的大量摄入,如奶茶、碳酸饮料、咖啡等,长年累月也会影响身体对钙的吸收和增加尿钙排泄,增加骨质疏松的发病风险。
骨质疏松为什么更“偏爱”女性?
廖泽涛副教授介绍,根据2006年在全国范围内开展的大规模流行病学的调查结果显示,我国患有骨质疏松的人数将近7千万,而骨量减少的人数更是超过了2亿人,但其诊断率仅在2/3左右。在骨质疏松风险人群当中,女性群体首当其冲,数据显示50岁以上女性椎体骨折患病率约为15%,80岁以上女性椎体骨折患病率可高达36.6%。
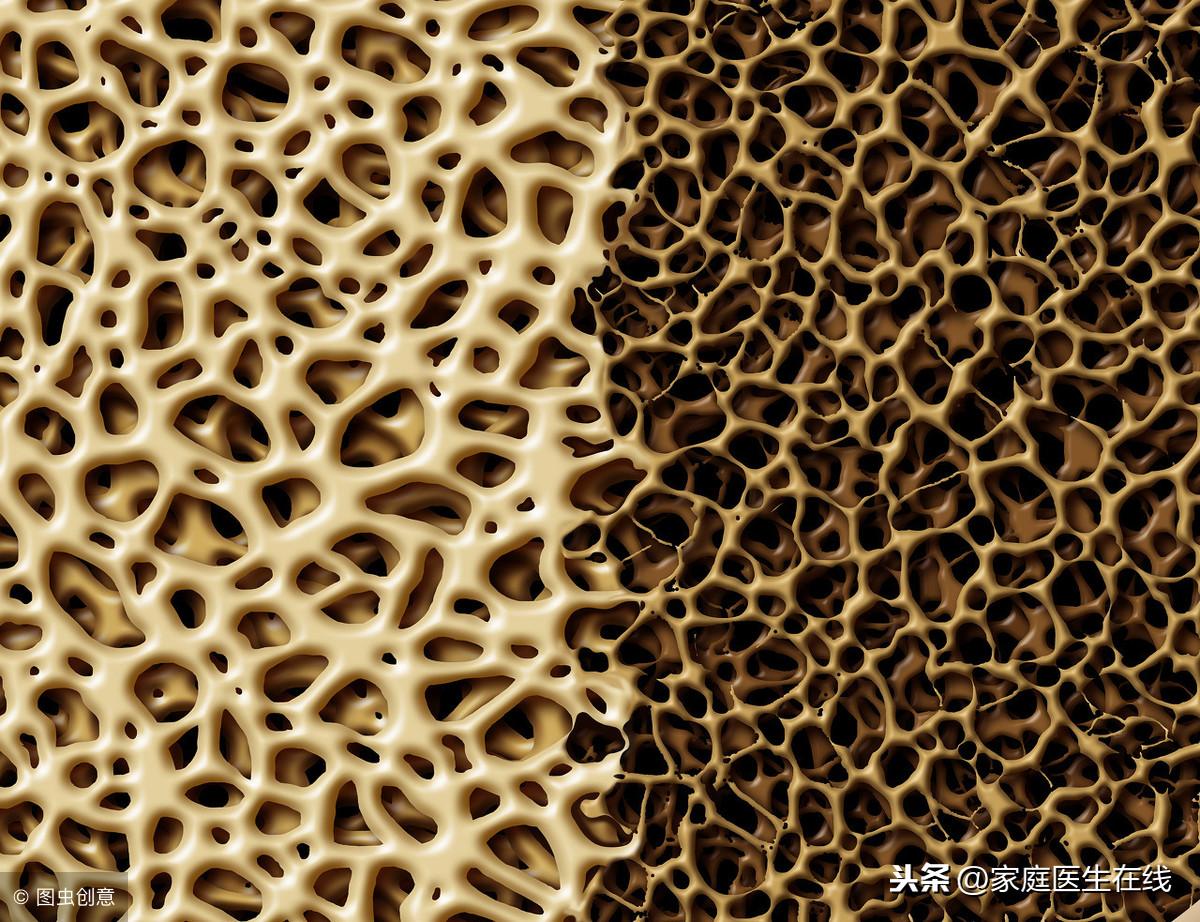
为什么骨质疏松这么“偏爱”女性?一方面是因为女性特有的生理特点,绝经后雌激素水平急剧降低,导致雌激素对破骨细胞抑制作用减弱、骨质流失明显加快,引起骨质疏松发生概率增高。另一方面,从生活方式上来说,女性比男性更不喜欢到户外参加活动,抑或为了保持身材,吃得少且偏食,影响骨骼的健康。
“若把女性的的骨量分布绘成一张图,30岁之前是个人骨量的最高峰,过了30岁,骨量开始下降,绝经后骨量进入快速下降期。”廖泽涛副教授提醒,30岁以上要注意钙的补充,40岁以上应进行骨密度检测,绝经后的妇女更应该重视此项检查。
教你自测骨质疏松风险,只需1分钟
可不要小看骨质疏松的危害,中山大学附属第三医院风湿免疫科涂柳丹医师表示,骨质疏松会导致人们驼背、脊柱变形、身高变矮以及脆性骨折。其中,骨折是骨质疏松最严重的后果,女性一生发生骨质疏松性骨折的危险性为40%,症状严重者不仅生活不能自理,生活质量下降,还危及生命。此外,骨折治疗和护理需投入大量人力、物力,给家庭造成沉重的负担。
“目前,骨质疏松症正成为危害女性健康的‘影子杀手’,但是很多患者往往是在骨折发生后经过相关检查才发现已有骨质疏松。”如何早期发现风险?中山三院风湿免疫科主任古洁若教授指出在骨质疏松症风险一分钟测试题中,只要其中有一道回答结果为“是”,即为阳性,即是骨质疏松的风险人群,需要采取骨质疏松基础预防措施。


如何预防骨质疏松?做好这两个方面
何为骨质疏松基础预防?是指尚无骨质疏松但具有骨质疏松症危险因素者,应防止或延缓其发展为骨质疏松症并避免发生第一次骨折。
廖泽涛副教授说,对于骨质疏松基础预防的措施主要有调整生活方式以及骨健康基本补充剂。“在调整生活方式方面,注意日常饮食均衡,建议富含钙、低盐和适量蛋白质的均衡膳食;日照是人体获得维生素D的主要天然途径,平均每天至少接受20分钟日光照射;保持适量的运动;戒烟限酒;避免过量饮用咖啡、碳酸饮料;避免进食过咸的食物;尽量避免或少用影响骨代谢的药物。根据情况需要,部分人群可能还需要增加骨健康基本补充剂,例如钙剂、维生素D等等。此外,还需定期进行骨密度检测。”
“多喝骨头汤是不是可以多补钙?”廖泽涛副教授提醒,在补钙的过程中需要避免一些误区,尤其是对于爱煲汤的广东人来说,认为“以形补形”,骨头汤可以补充钙。其实骨头汤钙质含量非常少,100毫升只有几毫克。中国营养学会推荐成年人每天摄入钙量800毫克,绝经后女性和老年人每天钙摄入推荐量为1000毫克,而我国人平均钙摄入量还不到这个数字的一半。
真正含钙量较高的食物包括:奶和奶制品、蛋黄、虾皮、虾米、海带、紫菜、大豆类制品和金针菇、萝卜、香菇、木耳、深色的绿叶蔬菜等。
通讯员:甄晓洲
40 人群定期检测骨密度
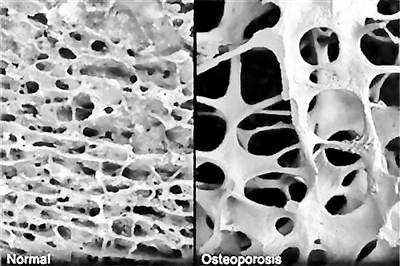
左边:正常骨质 右边:疏松骨质

一说起“三高”相信关注养生的你一定能对答如流——高血压、高血脂、高血糖。但“一低”你知道是指什么吗?近日,第八届中国健康生活方式大会在北京召开。国际骨质疏松症基金会会长哈里布特博士在大会上呼吁各界像重视“三高”一样关注“一低”——“低骨量”引起的骨质疏松以及骨折风险。
大多数人认为随着年龄增加,骨量丢失和骨质疏松是自然现象,不是疾病,也无需防治,重视程度严重不足。然而事实并非如此。专家表示,预防骨质疏松,年轻时就要动手了。 40 人群最好在体检时检测一下骨密度,看看你的骨头有没有变“脆”。
每年100万例脆性骨折
罪魁就是骨质疏松
骨质疏松症是以骨强度下降、骨折风险增加为特征的骨骼系统疾病。国家卫生健康委员会2018年发布的《中国骨质疏松症流行病学调查结果》(以下简称调查结果)显示,在我国40-49岁人群的骨质疏松患病率是3.2%,50岁以上是19.2%,65岁以上是32%。也就是说,65岁以上的老人超三成儿都患有骨质疏松。
值得一提的是,从性别上看,50岁以上女性和男性差别非常显著,女性达到了32.1%,男性6%。特别是到了65岁以上,女性患病率超过一半,男性是10.7%。且随着年龄的增高,我国骨质疏松的患病率也是明显在快速上升,尤其是女性到80岁以上已经高达60%多的患病率。
而另一组数据则更加直观地告诉我们骨质疏松的“破坏力”。 骨质疏松症严重后果就是脆性骨折。 据统计,我们国家的骨折发生率是3.21‰,年发生骨折是500万,其中1/5为脆性骨折。据此, 北京协和医院骨外科翁习生教授估计,我们国家的每年脆性骨折大约在100万例左右。“我相信这个数据相对比较准确。而且随着年龄的增长,随着骨质疏松年龄的增加,骨质疏松还在增加。”翁习生介绍, 脆性骨折最常见部位是脊柱、髋部和前臂远端。
骨折并非骨头折做个手术“接”上这么简单。翁习生介绍,脆性骨折有五大危害:
一会使死亡危险度增加,预期寿命缩短。比如,髋部骨折一年内,患者死亡率可达27%。脊柱骨折4年内的死亡率则达半数。
二会显著降低生活质量。以最严重的髋部脆性骨折为例,在存活的患者中,超四成不能恢复伤前活动能力,35%不能独立行走。
三会使再骨折风险增加。脆性骨折后再骨折的风险明显增加。发生髋部骨折或脊柱骨折的相对风险约2倍于常人。
四会使外科手术失败率增高。伤后患者复位困难,内固定治疗稳定性差。
五会带来沉重的经济负担。预计我国2050年骨质疏松骨折费用将达254.3亿美元。
近半数50 “高危”
专家建议40岁后开测骨密度
在骨质疏松症和正常骨骼之间还有一个“中间层”——低骨量人群,这也是骨质疏松症的高危人群。这个人群在中国也很庞大。调查结果显示,40-49岁人群中有32.9%存在低骨量现象。而50岁以上人群低骨量率则达到46.4%,接近人均的半数。国家卫健委疾控局慢病处吴良有处长介绍,与庞大的骨质疏松症“高危”人群相比,公众对于骨质疏松的认知状况普遍不足。其中,50岁以上人群做骨密度检测的检测率是3.7%。骨密度检测率有待提高。
北京协和医院内分泌科夏维波教授表示,流调发现不少人从40岁开始就出现骨量减少甚至部分人出现了骨质疏松。夏维波主任建议40岁以上人群可以在常规体检中增加骨密度检测,通过早期的筛查防患于未然。
戒烟控咖啡
预防骨变“脆”从年轻时入手
翁习生介绍,骨质疏松的预防要从年轻时就抓起来。骨质疏松的一般性预防包括调整生活方式,改变不良生活习惯。停止吸烟,同时减少饮酒和含咖啡因的饮料。
此外,运动也很重要,特别要强调的是户外运动。翁习生说,积极运动有利于获得高的骨峰值,同时利于维持骨量和骨强度。此外,运动还能增加肌肉强度、增加反应能力和协调性、防止跌倒等。
“正常人一天来讲每天的钙剂需要1000毫克左右。西方饮食里面补钙七八百毫克,中国人饮食当中得到的钙剂补充大概在200毫克左右,所以我们每天大概缺800毫克。”翁习生表示,我们的预防里面离不开钙的补充。对此,中国疾控中心慢病中心副主任李志新建议,每人每天“一斤奶 一个鸡蛋”再加上日常饮食补充,就基本可以满足补钙需求。
除了一般性的预防,高危人群特别是老人则需要重点预防骨质疏松可能引发的脆性骨折。在我国,跌倒是骨折的第一原因。因此,预防骨折的关键是预防跌倒。
翁教授介绍,通过健康教育、改善家庭环境、器具保护、治疗原发病、步态训练和平衡力锻炼可降低摔倒的风险。有分析指出,多种措施联合可以降低30%的跌倒率。而家庭设施改善可以降低20%的跌倒率。
小贴士
预防跌倒的措施
1.积极治疗与摔倒相关的原发病
2.体力的改善:锻炼、步行、平衡性
3.监测药物的副作用
4.使用髋部保护器和助步器
5.完善公共设施和警示标志
居家安全措施
1.楼梯、卫生间、浴室安装把手
2.避免在湿滑路面行走
3.避免杂乱和松垮的地毯
4.光线充足、安装报警系统
5.穿防滑、平底鞋
文/本报记者 李洁
 婚姻学堂
婚姻学堂









